Stymulacja hormonalna jajników. Zasady, protokół przed in vitro
Stymulacja hormonalna jajników to ważny element w procesie zapłodnienia in vitro. Jest procedurą, która może pomóc wielu kobietom zmagającym się z problemami z owulacją w zrealizowaniu marzenia o macierzyństwie. Ale co to dokładnie oznacza i jak przebiega ten proces?
- Co to jest stymulacja owulacji do in vitro?
- Kiedy wykonuje się stymulację jajników?
- Ile czasu trwa stymulacja jajeczkowania przed IVF
- Czego nie można robić podczas stymulacji hormonalnej jajników?
- Powikłanie stymulacji hormonalnej - zespół hiperstymulacji jajników
Co to jest stymulacja owulacji do in vitro?
Celem stymulacji owulacji jest wywołanie owulacji u kobiet, u których nie przebiega ona prawidłowo lub wsparcie prawidłowo przebiegającej owulacji przez pobudzenie jajników do produkcji większej liczby pęcherzyków jajnikowych.
W pierwszym przypadku – zaburzonej owulacji lub jej braku – jej cel jest oczywisty i bez pobudzenia jajników do produkcji pęcherzyków nie ma możliwości podejścia do procedury in vitro (IVF) przez wzgląd na brak możliwej do zapłodnienia komórki jajowej, dlatego jest ona nieodłącznym elementem tego procesu.
W drugim przypadku – prawidłowo przebiegającej owulacji – nie jest ona niezbędna, ale może zwiększyć szansę na pozytywny efekt IVF. W naturalnym cyklu miesięcznym, rozwija się zazwyczaj tylko jeden dominujący pęcherzyk, który uwalnia jedną komórkę jajową. Przeprowadzenie in vitro w takim przypadku jest oczywiście możliwe, ale ponieważ zabieg przeprowadzany jest tylko na jednej komórce, to w razie nieuzyskania zapłodnienia, konieczne jest odczekanie do kolejnej naturalnej owulacji i uzyskania następnej komórki jajowej. Stymulacja pozwala na zwiększenie skuteczności in vitro, gdyż zwiększając liczbę komórek jajowych, zwiększa się szanse na uzyskanie zdrowych zarodków przy jednym podejściu i ostatecznie powodzenie całej procedury.
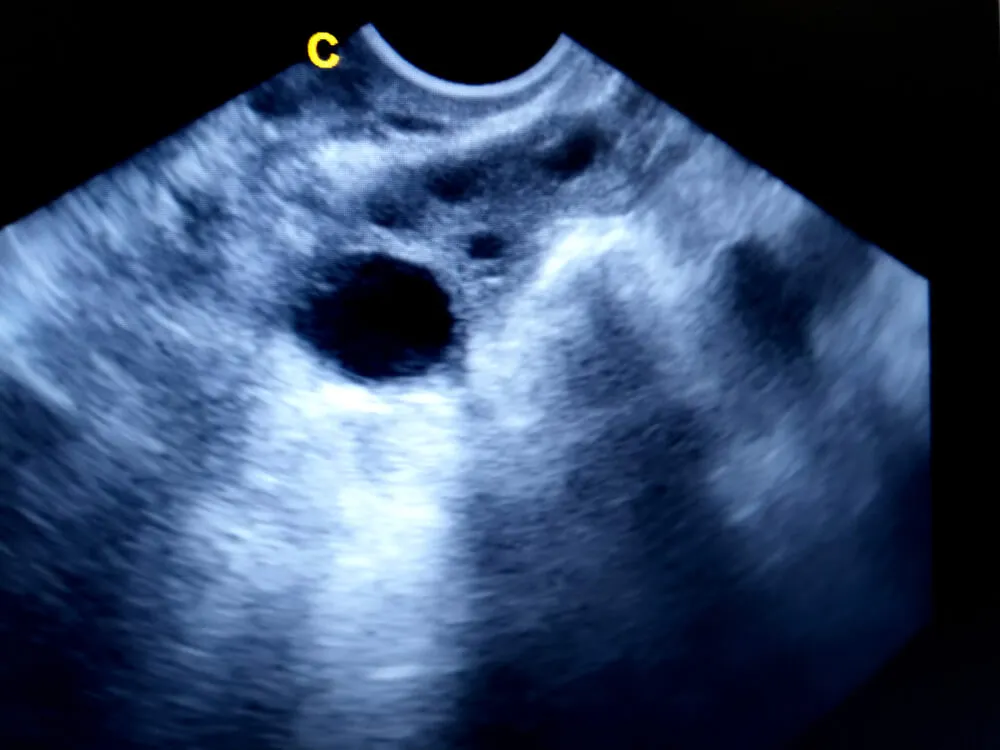
Kiedy wykonuje się stymulację jajników?
Oprócz wspomnianych korzyści przy procedurze in vitro, stymulacja hormonalna jest wskazana przede wszystkim u kobiet, których naturalny proces owulacji jest zaburzony. Może to obejmować szerokie spektrum sytuacji, począwszy od kobiet z zaburzeniami funkcji jajnika (jak np.: w zespole policystycznych jajników), aż po kobiety, które mają niską liczbę komórek jajowych – małą rezerwę jajnikową (co może wynikać np.: z wieku lub przedwczesnej niewydolności jajników). Może być ona stosowana także w przypadku niepłodności nieznanego pochodzenia, kiedy pomimo wdrożenia szerokiej diagnostyki, przyczyna trudności z zajściem w ciążę pozostaje nieznana.
W każdym przypadku, decyzja o zastosowaniu stymulacji hormonalnej jest indywidualna i zawsze podejmowana po dokładnym rozważeniu wszystkich dostępnych opcji leczenia, biorąc pod uwagę specyficzne potrzeby i okoliczności, występujące u każdej pacjentki.
Ile czasu trwa stymulacja jajeczkowania przed IVF
Czas trwania stymulacji jest w dużej mierze zależny od wybranego cyklu oraz indywidualnej reakcji jajników na podawane leki, dlatego może ona trwać od kilkunastu dni nawet do kilku tygodni. W trakcie stymulacji pacjentka jest regularnie monitorowana pod kątem oceny wzrostu pęcherzyków jajnikowych oraz poziomu hormonów (stężenie estradiolu, LH, progesteronu), które są kluczowe dla powodzenia procedury. Dzięki powtarzanym badaniom ultrasonograficznym, lekarze są w stanie dokładnie śledzić odpowiedź jajników, rozwój pęcherzyków i ocenić optymalny moment na pobranie komórek jajowych.

Protokół krótki przed procedurą IVF
Krótki protokół IVF, znany również jako protokół antagonistyczny, jest preferowany zazwyczaj u kobiet z gorszym rokowaniem, wysokim ryzykiem hiperstymulacji jajników (np.: przy PCOS – zespół policystycznych jajników) czy z mniejszą rezerwą jajnikową. Całość procesu zamyka się w jednym cyklu miesięcznym.
Proces ten zazwyczaj rozpoczyna się na początku cyklu miesiączkowego (zwykle od 2.-3. dnia cyklu) od podskórnego podawania gonadotropiny, która ma na celu pobudzenie pęcherzyków jajnikowych do wzrostu. Następnie od około 6. dnia podaje się antagonistę gonadoliberyny (lek, który tłumi działanie hormonu), który uniemożliwia przedwczesną owulację. Po około 12 dniach, gdy największy pęcherzyk jajnikowy osiągnie 18 mm, podaje się zastrzyk z hormonem wywołującym pik LH, który odpowiada za wywołanie owulacji. Następnie jajnik się nakłuwany i pobierane są dojrzałe komórki jajowe.
Ważne jest, aby podkreślić, że krótki protokół IVF jest szybszy i mniej intensywny niż długi protokół stymulacji, co może sprawić, że będzie bardziej komfortowy i mniej obciążający dla niektórych pacjentek.
Protokół długi IVF
Długi protokół trwa dwa cykle miesięczne i jest stosowany zazwyczaj u kobiet w młodym wieku (20-35 r.ż.) z dobrym rokowaniem oraz z dużą rezerwą jajnikową. Czasami jest on też wskazany u pacjentek z endometriozą lub asynchronią pęcherzyków antralnych.
Proces ten zazwyczaj rozpoczyna miesiąc wcześniej od przyjmowania doustnej antykoncepcji hormonalnej w celu zahamowania naturalnej owulacji. Po około 14 dniach, pacjentka zaczyna przyjmować równolegle agonistów gonadoliberyny (leki stymulujące działanie gonadoliberyny). Po kolejnych 14 dniach i przebytej miesiączce pacjentka zaczyna przyjmować gonadotropinę, która powoduje wzrost pęcherzyków jajnikowych. Analogicznie do cyklu krótkiego, pacjentka jest w jego trakcie regularnie monitorowana, a pod koniec wywołuje się u niej owulację i pobiera dojrzałe komórki jajowe, celem wdrożenia dalszej procedury in vitro.
Choć długi protokół może być bardziej intensywny i wymagać więcej czasu niż krótki, dla niektórych pacjentek może być on najskuteczniejszą metodą stymulacji hormonalnej
Ile wizyt podczas stymulacji?
Liczba wizyt podczas stymulacji zależy od indywidualnej odpowiedzi na leki. Zazwyczaj pacjentka jest monitorowana co 2-3 dni, aby ocenić wzrost pęcherzyków jajnikowych i optymalny moment do pobrania komórek jajowych.
Ile razy można stymulować jajniki?
Z założenia cały (krótki lub długi) cykl stymulacji wykonuje się maksymalnie 6 razy. Jeśli wszystkie 6 prób skończy się niepowodzeniem, należy ponowić pogłębioną diagnostykę niepłodności i znaleźć prawdopodobne przyczyny tych niepowodzeń.
Powiązane tematy:
- FSH. Czy poziom hormonu folikulotropowego wpływa na płodność?
- Niepłodność idiopatyczna – czy jest szansa na ciążę?
- Pierwsze objawy ciąży. Jak poznać, że doszło do zapłodnienia?
Czego nie można robić podczas stymulacji hormonalnej jajników?
Podczas procesu stymulacji owulacji, kluczowe jest, aby pacjentka przykładała szczególną wagę do swojego zdrowia i dobrego samopoczucia. Obejmuje to nie tylko podstawowe aspekty zdrowego stylu życia, takie jak zrównoważona dieta i odpowiednia ilość snu, ale także stosowanie się do wszystkich zaleceń lekarza, które mogą potencjalnie wpływać na skuteczność leczenia.
Przede wszystkim, konieczne jest unikanie substancji, które mogą zakłócać naturalny bilans hormonalny organizmu i utrudniać proces stymulacji, zaliczymy do nich alkohol, tytoń oraz inne substancje psychoaktywne. Należy unikać także nadmiernego stresu i wycieńczenia organizmu. Co ważne, przyjmowanie wszelkich leków, suplementów diety czy ziół powinno być omówione z lekarzem przed rozpoczęciem ich stosowania. Leki, jak i ziołowe suplementy mogą zawierać substancje czynne, które wpływają na gospodarkę hormonalną organizmu.
Czy podczas stymulacji można ćwiczyć?
Intensywne ćwiczenia, takie jak bieganie na długie dystanse, treningi siłowe czy intensywne zajęcia fitness, mogą nadmiernie obciążyć organizm i tym samym spowolnić proces stymulowania oraz zwiększyć ryzyko powikłań, np.: skrętu jajnika, który podczas stymulacji jest znacznie powiększony.
Dlatego zaleca się, aby pacjentki w tym czasie unikały intensywnych ćwiczeń fizycznych. Zamiast tego, powinny skupić się na łagodniejszych formach aktywności, takich jak joga, pilates, chodzenie czy pływanie.
Powikłanie stymulacji hormonalnej - zespół hiperstymulacji jajników
Zespół hiperstymulacji jajników, OHSS (ang. ovarian hyperstimulation syndrome) to powikłanie, które może wystąpić u około 5% pacjentek. Charakteryzuje się on przede wszystkim nadmiernym powiększeniem jajników oraz zwiększoną przepuszczalność ich naczyń, co prowadzi do nagromadzenia się płynu w obrębie organizmu oraz spadku objętości krążącej krwi.
Ryzyko wystąpienia tego zespołu zwiększa młody wiek, niska waga, wystąpienie OHSS w przeszłości oraz zespół policystycznych jajników.
W zależności od nasilenia objawów wyróżnia się 4 stopnie hiperstymulacji jajników:
- łagodny - obustronne powiększenie jajników do 8 cm, wzdęcia oraz dyskomfort w obrębie brzucha,
- umiarkowany - powiększenie jajników do 12 cm, nudności i wymioty, biegunka, ból brzucha, narastające wodobrzusze i tym samym szybki przyrost masy ciała (powyżej 3 kg),
- ciężki (dotyczy ok. 2% pacjentek) - powiększenie jajników z torbielami powyżej 12 cm, znaczne wodobrzusze, narastający płyn w jamie opłucnej, zaburzenia elektrolitowe, narastająca niewydolność nerek lub wątroby oraz zwiększone ryzyko powikłań zakrzepowo-zatorowych,
- krytyczny (występuje bardzo rzadko) - ciężkie wodobrzusze, intensywna reakcja zapalna, wzrost liczby białych krwinek, niewydolność nerek z zatrzymaniem moczu oraz niewydolność oddechowa.
Z tego powodu, ważne jest, aby pacjentki były świadome potencjalnego ryzyka oraz objawów alarmowych. W przypadku wystąpienia nagłego pogorszenia samopoczucia, silnych dolegliwości bólowych, nieopanowanych wymiotów, duszności, zatrzymania moczu czy zwiększanie obwodu brzucha należy natychmiast skontaktować się z lekarzem.



 Strefa okazji
Strefa okazji
 Nowości
Nowości
 Krótkie daty
Krótkie daty